A relação entre zumbido, ATM e Sistema Somatossensorial

Esse post é voltado para profissionais de saúde, por isso é escrito com uma linguagem mais técnica. Se você é paciente, cadastre-se no blog e em breve você receberá nosso novo post sobre esse assunto, em uma linguagem mais simples, para leigos.
Introdução
O zumbido afeta aproximadamente 15% da população mundial e é um dos sintomas que mais causa repercussão na qualidade de vida. Ele pode apresentar várias etiologias (otológica, metabólica, neurológica, farmacológica, odontológica ou psicológica). Além disso, não é infrequente que se encontre mais de uma causa no mesmo indivíduo. Em contrapartida, apesar da extensa investigação, nem sempre a etiologia pode ser determinada com precisão através dos exames atualmente disponíveis1.
A dificuldade no diagnóstico e no estabelecimento do plano de tratamento faz com que, muitas vezes, os resultados não sejam considerados satisfatórios e isso gera frustração tanto no profissional de saúde quanto no paciente. A evidência científica sugere que a abordagem multidisciplinar é a mais eficaz para esses pacientes.
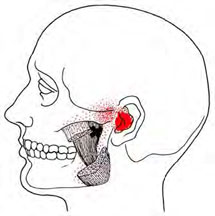
Zumbido e Disfunção da ATM (DTM)
Há décadas existem estudos que relatam uma conexão direta entre zumbido e DTM 1-5.
A prevalência de zumbido em pacientes com Disfunção da ATM é alta, varia de 36 a 60%. Existe também uma associação entre desordens na musculatura cervical e a função dos músculos mastigatórios3.
Uma recente pesquisa da USP observou que 85% dos pacientes que se queixavam de zumbido, também apresentavam sinais e sintomas de DTM. Os sinais de DTM são um fator de risco para o desenvolvimento de zumbido – o paciente tem 2,5 vezes mais chances de desenvolver zumbido em 5 anos4.
Tullberg & Ernberg (2006)6 trataram pacientes com DTM e zumbido usando vários métodos, incluindo placas oclusais, exercícios musculares e relaxamento. Eles relataram que 43% dos pacientes melhoraram do zumbido após estas intervenções.
Attanasio et al. (2015)7 fizeram tratamento com placa estabilizadora em 55 pacientes que apresentavam DTM e eram afetados por zumbido sem perda de audição. A comparação entre os sintomas pré e pós tratamento mostrou diminuição estatisticamente significante da dor na escala VAS e dos valores de incapacitação por zumbido (THI). Os autores acreditam que, quando as causas mais comuns de zumbido, como desordens otológicas e distúrbios neurológicos são excluídos, é correto avaliar a ATM e a musculatura mastigatória e, se necessário, tratar essa patologia para obter melhora do zumbido.
Zumbido somatossensorial
Recentemente tem-se pesquisado sobre a modulação do zumbido. Esse fenômeno clínico sugere fortemente a existência de conexões neurais entre os sistemas auditivo e somatossensorial, cuja ativação tem participação no zumbido8.
De acordo com Biesinger et al. (2015)5, o zumbido pode ser causado ou ativado por desordens funcionais da coluna cervical, da ATM ou por qualquer estrutura musculo-esqueletal do pescoço ou da cabeça.
Esse subgrupo é chamado de zumbido somatossensorial e caracteriza-se por alterações no volume e na frequência durante a movimentação ou estimulação de certos músculos e articulações. Alguns trabalhos sugerem associação entre zumbido e pontos de gatilho miofasciais (PGs)9-12.
Pontos de gatilho são pequenas áreas hipersensíveis localizadas em faixas mais endurecidas e palpáveis de músculo esquelético, que podem estar presentes ou não em indivíduos sem dor, mas que estão sempre presentes em indivíduos com síndrome da dor miofascial.
Pacientes com zumbido têm cinco vezes maior propensão de terem PGs, e três vezes maior probabilidade de se queixarem de dor miofascial quando comparados a indivíduos sem sintomas. Além disso, em cerca de metade destes pacientes é possível modular a sonoridade ou o tom do zumbido sob palpação dos PGs13.
Tratamento
O tratamento deve ser individualizado para cada paciente. Nos casos de zumbido somatossensorial, iniciamos o tratamento com as orientações ao paciente de medidas físicas para serem realizadas em casa (termoterapia e alongamentos). É realizado um JIG de desprogramação muscular e depois a placa estabilizadora. Com a musculatura já em uma condição melhor, fazemos a desativação dos pontos de gatilho. A aplicação de laser e TENS é um tratamento complementar, necessário em alguns casos para melhor controle da dor.
Após a desativação dos PGs através de pressão digital, os pacientes comumente relatam alívio total ou parcial do zumbido. Rocha & Sanchez (2012)12 demonstraram que a desativação de pontos de gatilho pode trazer alívio consistente do zumbido por pelo menos dois meses.
Conclusão
Além da avaliação médica, audiológica e neurológica, os pacientes com zumbido devem ser avaliados da seguinte forma:
- Auscultação e palpação da ATM e dos músculos mastigatórios e cervicais
- Exame oral para investigação de facetas de desgaste, perda de dimensão vertical e grau de abertura bucal
- Avaliação da presença de dor miofascial próxima à orelha
- Investigação de modulação do zumbido durante a palpação do músculo dolorido ou de movimentos de lateralidade mandibular
Se você é médico ou dentista, compartilhe este texto com algum colega!
Referências
- Sanchez TG et al. Tinnitus in normally hearing patients: clinical aspects and repercussions. Braz J Otorhinolaryngol. 2005;71(4):427-31.
- Chole RA, Parker WS. Tinnitus and vertigo in patients with temporomandibular disorders. Arch Otolaryngol Head Neck Surg.1992;118(8):817-21.
- Newman et al.Tinnitus: patients do not have to “Just live with it”. Cleve Clin J Med. 2011;78(5):312-9.
- Hilgenberg PB et al. Temporomandibulardisorders, otologic symptoms and depression levels in tinnitus J Oral Rehab 2012 Apr;39(4):239-44.
- Biesinger et al. Somatosensoric HNO. 2015 Apr;63(4):266-71.
- Tullberg M, Ernberg M. Long-term effect on tinnitus by treatment of temporomandibular disorders: a two-year follow-up by questionnaire. Acta Odontol Scand2006; 64:89–96.
- Attanasio G et al. Tinnitusin patients with temporo-mandibular joint disorder: Proposal for a new treatment protocol. J Craniomaxillofac Surg. 2015 Jun;43(5):724-7.
- Wright DD, Ryugo DK. Mossy fiber projections from the cuneate nucleus to the cochlear nucleus in the rat. J Comp Neurol. 1996;365(1):159-72.
- Travell J. Temporomandibular joint pain referred from muscle of the head and neck. J Prosthet Dent. 1960;10(4):745-63.
- Wyant GM. Chronic pain syndrome and their treatment II. Trigger points. Canad Anaesth Soc J. 1979;26(3):216-9.
- Eriksson M, Gustafsson S, Axelsson A. Tinnitus and trigger points: a randomized cross-over study. In: Reich GE, Vernon JA, editors. Proceedings of the Fifth International Tinnitus Seminar. Portland; 1995. p.81-3.
- Rocha CB, Sanchez TG. Efficacy of myofascial trigger point deactivation for tinnitus control. Braz J Otorhinolaryngol.2012;78(6):21-26.
- Bezerra Rocha CA et al. Myofascial trigger points: a possible way of modulating tinnitus. Audiol Neurootol.2008;13(3):153-60.







Sempre desconfie que tinha algo a ver com os músculos dos pescoço, pois qdo estou na academia e faço algum esforço grande o meu zumbido aumenta no momento da tensão de força. Agora vou procurar onde fazem esse tratamento urgente. Obrigado por compartilharem informações tão importante.
Abraços
Cristiano – Chapecó SC
Olá Cristiano! Que bom que foi útil! Que Deus te abençoe na busca por um tratamento eficaz.